Пятна светло-коричневого цвета на теле могут указывать на различные состояния кожи, такие как солнечные веснушки, возрастные пигментные пятна или мелазму. Часто они возникают из-за воздействия солнечного света или генетической предрасположенности. Если пятна не меняются и не вызывают дискомфорта, то они обычно не являются угрозой для здоровья.
Тем не менее, важно следить за изменениями в размерах, форме и цвете таких пятен, так как это может свидетельствовать о более серьезных состояниях, таких как меланома. В случае возникновения сомнений рекомендуется обратиться к дерматологу для профессиональной оценки и необходимого лечения.
Лентиго
Лентиго – это кожное заболевание, для которого свойственно появление на поверхности кожи одного или нескольких коричневых или светло-коричневых пятен округлой или овальной формы. Эти пятна могут быть как плоскими, так и немного поднятыми. Данные статистики показывают, что лентиго одинаково часто встречается как у мужчин, так и у женщин, и преимущественно проявляется в зрелом или пожилом возрасте.
Причины возникновения лентиго
Как правило, лентиго (среди них солнечное и юношеское) образуется на участках кожи, наиболее подверженных прямому воздействию ультрафиолетового излучения, включая солнечные лучи, а также УФ-излучение из соляриев и во время фототерапии. Временами лентиго может развиваться после курсов лучевой терапии из-за влияния ионизирующего излучения на дерму. Старческое лентиго, как правило, появляется после 40 лет, в результате нарушений в защитных липидных барьерах кожи и увеличения проницаемости рогового слоя эпидермиса. В редких случаях данное состояние может быть спровоцировано ПУВА-терапией (ПУВА-индуцированное лентиго).
Гистологически лентиго характеризуется увеличением числа меланоцитов на границе соединения эпидермиса и дермы с отсутствием атипичных изменений и вывода пигмента.
Типы и стадии развития лентиго
Для точного диагностирования и отслеживания состояния выделяют несколько разновидностей лентиго, которые различаются по происхождению, оттенку и размеру.
Разновидности лентиго
Солнечное лентиго – появляется в результате долговременного воздействия ультрафиолетового света. Пятна, обычно множественного характера, формируются на лице, руках и плечах и отличаются светло-коричневым оттенком, оставаясь неизменными в разные сезоны.
Старческое лентиго – связано с возрастными переменами в коже и гормональными изменениями. Чаще всего такие пятна одиночные или локальные, с темным коричневым цветом, и со временем могут увеличиваться в размере.
Юношеское лентиго – встречается у детей и подростков, часто имеет наследственный характер, проявляется мелкими светло-коричневыми пятнами, которые могут исчезнуть с течением времени.
Лентиго-невус – сочетает признаки лентиго и родинок, требует регулярного наблюдения дерматолога из-за риска перерождения в злокачественные образования.
Стадии развития
Выделяют несколько этапов в течении лентиго, несмотря на то, что оно является доброкачественным: Первая стадия – формирование мелких светло-коричневых пятен. Вторая стадия – рост и усиление пигментации, пятна начинают выделяться на открытых участках кожи. Третья стадия – стабильность образований, без выраженной динамики увеличения, что характерно для старческого лентиго. Четвертая стадия – в случае сочетания с повреждением от ультрафиолета существует вероятность мутации клеток в злокачественные, что требует контроля со стороны дерматолога.
Симптоматика лентиго

Симптоматика лентиго проявляется в образовании круговых коричневых пятен, которые не воспаляются, не шелушатся и не вызывают зуда. Пятна имеют четкие границы и равномерный цвет, не изменяют своей интенсивности в зависимости от времени года, в отличие от веснушек. На открытых участках кожи такие образования могут со временем увеличиваться, однако боли или дискомфорта у пациента не вызывают.
Основной причиной лентиго считается повышенная активность меланоцитов и избыток меланина. Дополнительными факторами могут служить длительное солнечное облучение, возрастные изменения, наследственность, гормональные колебания и хронические воспалительные процессы. Эти доброкачественные образования могут появляться вследствие травм кожи или воздействия химических веществ, особенно у людей с чувствительной светлой кожей.
Типы пигментных пятен
Общепринятой системы классификации нарушений пигментации кожи не существует, однако можно выделить несколько распространенных типов пигментных пятен. К ним относутся невусы, родинки, лентиго и ряд других. Веснушки (эфелиды) – маленькие пигментные образования от светло-желтого до темно-коричневого цвета, которые обычно располагаются на лице, но могут также появляться на руках и теле.
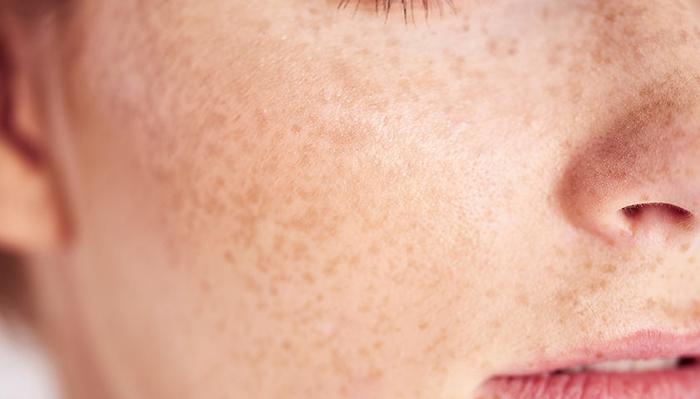
Чаще всего веснушки становятся более заметными при солнечном свете.
Родинки – коричневые пятна, которые могут быть как плоскими, так и чуть выпуклыми. Обычно они являются доброкачественными, но могут изменяться со временем и перерастать в рак кожи, включая плоскоклеточные и базально-клеточные опухоли, а также меланому.
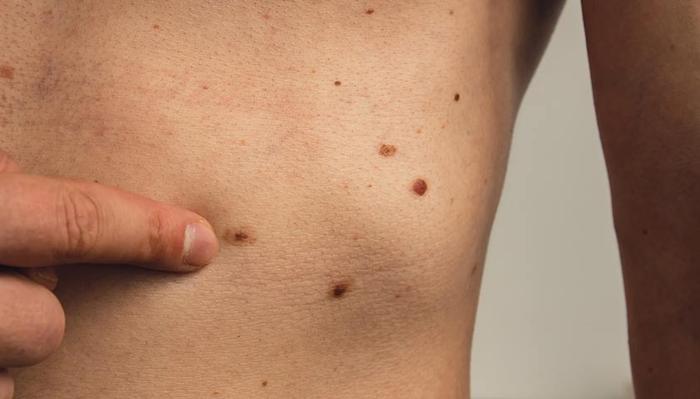
Родинки могут располагаться в большом количестве на различных участках тела.
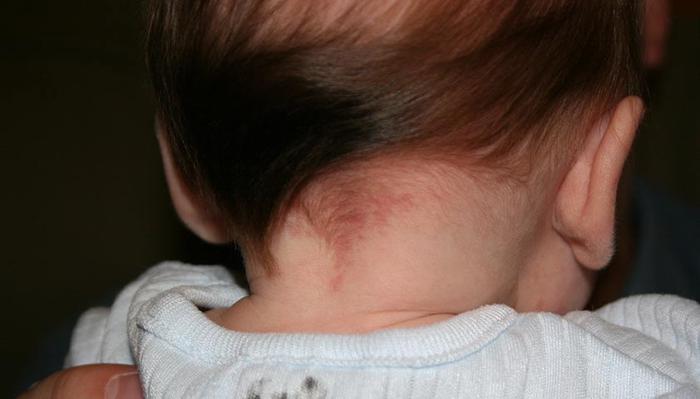
Невус Унна – капиллярное красное или бордовое пятно, формирующееся у новорожденных, известное также как «поцелуй ангела» или «укус аиста». «Поцелуй ангела» часто располагается на лбу, веках, носу и между бровями, а В районе верхней губы, и может исчезнуть к двум годам. «Укус аиста» чаще появляется на затылочной части и иногда сохраняется на всю жизнь. Эти пигментации образуются в результате компрессии кожи в утробе между крестцом матери и черепом ребенка. Капилляры под действием давления деформируются и расширяются, однако со временем их стенки восстанавливаются, и окраска становится менее яркой.

«Поцелуй ангела» на верхней губе новорожденного.

— это пигментное образование, которое возможно проявляется при рождении или в первый год жизни малыша; его представляет собой довольно крупное пятно или несколько соединяющихся маленьких темно-синих пятен. Оно может находиться на висках, нижних веках, скулах, верхних челюстях, щеках, а также на радужной оболочке, слизистой оболочке глаза, белке глазного яблока, сетчатке, губах и слизистых носа и рта, глотки и гортани, барабанной перепонки. У людей с невусом Ота существует риск перерастания в меланому. Иногда наличие невуса связано с нарушением слуха, атрофией лицевых мышц, а также с врожденной катарактой и глаукому.
Невус Ота.
Монгольское пятно – это врожденное пятно овальной или круглой формы синеватого оттенка, которое появляется у младенцев в области низа спины: поясничной и крестцовой. Обычно оно исчезает к 4 годам и не требует медицинского вмешательства.

Иногда это пятно может обнаруживаться на ногах.
Кофейное пятно – это участок кожи от светлого до тёмного коричневого цвета с неровными границами, который может быть у ребенка с момента рождения или проявиться в первые 5 лет жизни. Если таких пятен меньше пяти, то они не указывают на наличие серьёзных заболеваний. Однако наличие шести и больше кофейных пятен диаметром более 5 мм может указывать на генетическое заболевание – нейрофиброматоз.
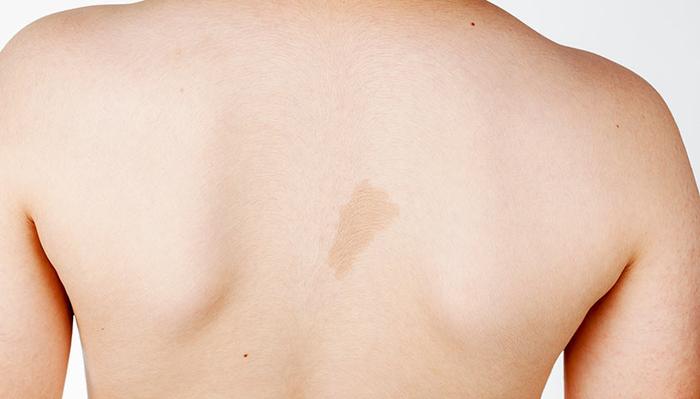
Светлые кофейные пятна часто называют «кофе с молоком».
Гемангиома – это новообразование, образованное из множества мелких сосудов, выглядит как плоское или слегка приподнятое пятно красного или синюшного цвета. Существуют два вида гемангиом: поверхностные (клубничные) и глубокие (кавернозные). Чаще всего гемангиомы проходят самостоятельно к девятому году жизни ребенка.
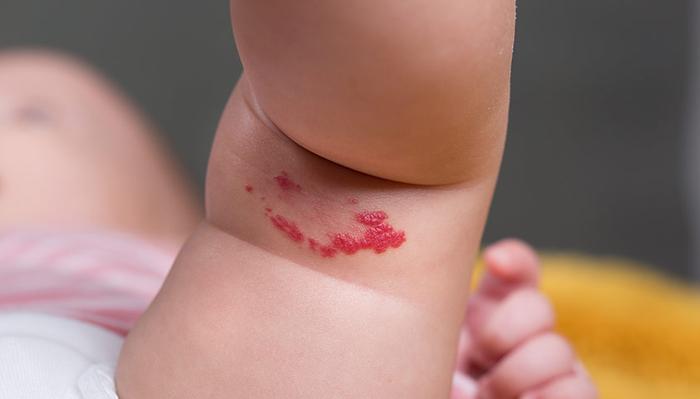
Поверхностная гемангиома на бедре ребенка.
Винное пятно – это нарушение развития капилляров в коже, которое присутствует при рождении и ростет вместе с ребенком. Оно представляет собой плоское пятно неправильной формы ярко-розового, красного или фиолетового цвета, преимущественно располагающееся на лице и остающееся на всю жизнь.
Лентиго – это пигментные пятна, которые появляются с возрастом (старческое лентиго) или под воздействием солнечного света (солнечное лентиго).
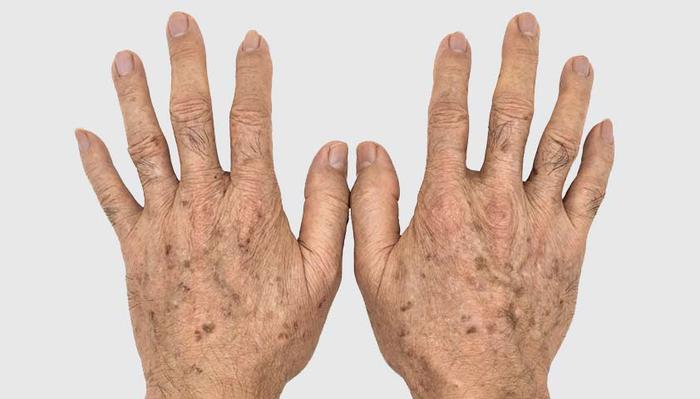
Старческое лентиго на руках.
Мелазма – это коричневые пятна, которые могут формироваться на лбу, щеках, верхней губе, носу и подбородке. Хотя это состояние часто называют «маской беременности» (пигментация при беременности также обозначается как хлоазма), оно может развиваться и у мужчин. Кроме того, мелазма может возникнуть у женщин, принимающих противозачаточные средства или эстроген после менопаузы.
Обычно мелазма проходит сама по себе, но в рядах случаев может потребоваться лечение. Поствоспалительная гиперпигментация (посттравматическая) – это изменения в цвете кожи на месте травмы, возникающие в результате накопления пигмента в слоях кожи после длительного воспалительного процесса или частых травм.
Классификация пигментных пятен
Классификация пигментных пятен
Пигментные пятна представляют собой разнообразную группу изменений в цвете кожи, для которой не существует единообразной системы классификации. Несмотря на это, такие пятна можно разделить по нескольким критериям. В первую очередь, важно учитывать цвет пигментных образований: они могут быть как темнее, так и светлее, чем основной тон кожи. Это приводит к понятию гиперпигментации и гипопигментации.
Гиперпигментация — это состояние, при котором наблюдается избыточное количество меланина или гемоглобина, что делает определенные участки кожи темнее. К этому типу относятся, к примеру, родимые пятна, родинки и лентиго. В противоположность гиперпигментации, гипопигментация возникает вследствие недостатка меланина, из-за чего появляются более светлые пятна на коже. Они могут возникать после травм или быть связаны с витилиго — хроническим заболеванием, проявляющимся светлыми пятнами на коже.

В случае витилиго светлые участки часто бывают обширными, что может вызывать серьезный психологический дискомфорт.
- локализованные — четко ограниченные и занимающие небольшую площадь кожи;
- генерализованные — охватывающие значительные области кожи, когда несколько пятен могут сливаться в одно.
Определение и причины появления пигментных пятен
Пигментными пятнами принято называть участки кожи с измененным цветом, которые, как правило, возникают под воздействием ультрафиолетового излучения. При воздействии солнца клетки, отвечающие за выработку меланина (меланоциты), становятся более активными и начинают производить его в большем количестве.
Факторы, способствующие возникновению пигментации
Кроме солнечных лучей, на возникновение пигментации могут влиять и другие факторы:
& Возрастные изменения. С возрастом процессы обмена веществ и обновления клеток замедляются. Распределение меланина становится неравномерным, и образовавшиеся пигментные пятна становятся стойкими.
& Гормоны. Изменения в гормональном фоне, например, во время беременности, при использовании гормональных контрацептивов или во время заместительной гормональной терапии, могут приводить к образованию нежелательной пигментации.
& Кожные заболевания и травмы. Инфекции, воспалительные процессы и повреждения кожи могут привести к образованию пигментных пятен, особенно если в процессе заживления эти участки подвергались солнечному воздействию.
& Наследственность. Склонность к появлению пигментации может быть наследственной.
Типы пигментных пятен
Веснушки (эфелиды)
Веснушки представляют собой пигментные образования, которые обычно не выступают над кожей и имеют различные оттенки — от светло-желтого до темно-коричневого. Обычно они имеют круглую или овальную форму с неровными краями и неоднородной окраской, а поверхность остается гладкой.
Эфелиды чаще всего возникают на открытых участках — нос, щеки, виски, предплечья и кисти рук, но могут наблюдаться и в других областях. Их количество варьируется от единичных, едва заметных пятнышек до множественных и симметричных групп.
Первые веснушки могут появляться уже в возрасте 5-6 лет. Они бледнеют или исчезают зимой, а с наступлением весны становятся заметнее, сохраняясь до поздней осени. Эфелиды более характерны для людей с светлой кожей, особенно среди рыжих и блондинов, в то время как у обладателей темных волос они встречаются реже.
Мелазма (хлоазма)
Мелазма, также известная как хлоазма, представляет собой приобретенное состояние гиперпигментации, которое проявляется в виде коричневых пятен, преимущественно на лице. Это заболевание чаще наблюдается у женщин, хотя оно также может встречаться у мужчин. Возникновение хлоазмы может быть обусловлено различными факторами, включая беременность («маска беременных»), нарушения менструального цикла, а также проблемы с печенью и эндокринной системой.
Оттенки пигментных пятен варьируются от желтовато-бежевого до темно-коричневого. Пятна могут быть достаточно большими, охватывающими веки, щеки и подбородок, при этом лоб, как правило, окрашивается более интенсивно. Под действием солнечного света хлоазма становится более заметной.
Во время беременности пигментация может затрагивать не только лицо, но и соски, ареолы груди, белую линию живота и кожу вокруг пупка. Темнение белой линии обычно начинается с третьего месяца и более выражено у брюнеток, усиливаясь к концу беременности.
После устранения причин, способствовавших хлоазме, пигментные пятна часто бледнеют или исчезают, но могут вновь появиться при повторной беременности или заболеваниях половых органов и печени. В некоторых случаях гиперпигментация становится постоянной.
Лентиго (возрастные и солнечные пятна)
Лентиго представляет собой пигментные пятна, которые в основном возникают вследствие длительного воздействие солнечных лучей или искусственного ультрафиолетового излучения. Солнечное лентиго обычно поражает открытые участки тела, такие как лицо, руки, плечи и спина, и его основная причина — повреждение ультрафиолетом меланоцитов.
Старческое (сенильное) лентиго заявляет о себе из-за возрастных изменений обмена веществ и замедления регенерации кожи. Юношеское (ювенильное) лентиго, как правило, связано с гормональными изменениями.
PUVA-лентиго возникает как побочный эффект PUVA-терапии, которая применяется для лечения кожных заболеваний, таких как псориаз. Это лечение сочетает в себе употребление псораленов (фотосенсибилизирующих медикаментов) с последующим ультрафиолетовым облучением.
Также существует лентиго-меланома — один из типов рака кожи, который чаще всего появляется после 40 лет на участках, подверженных солнечному облучению (лицо и руки), реже — на спине и ногах.
Поствоспалительная гиперпигментация
Поствоспалительная гиперпигментация (ПВГ) — это измененное состояние кожи, при котором наблюдается избыток меланина в эпидермисе или дерме. Это состояние является следствием воспалительных кожных заболеваний или травм (посттравматическая гиперпигментация). Воздействие ультрафиолетового излучения может негативно повлиять на течение ПВГ.
ПВГ может возникать в любом возрасте и встречается у мужчин и женщин в равной степени. Важным фактором в ее развитии является усиление синтеза меланина, вызванное воспалением или другими внешними причинниками. ПВГ может длиться от нескольких месяцев до нескольких лет.
К ключевым причинам возникновения поствоспалительной гиперпигментации можно отнести:
& воспалительные заболевания кожи (акне, атопический дерматит, псориаз и проч.),
& аутоиммунные заболевания (например, красная волчанка, саркоидоз и др.),
& аллергические реакции и гиперчувствительность (укусы насекомых, крапивница и т.д.),
& вирусные инфекции (герпес, вирусные экзантемы),
& бактериальные или грибковые инфекции (импетиго, разноцветный лишай и др.),
& физические факторы (травмы, ожоги, воздействие радиации),
& косметологические процедуры (дермабразия, пилинги, лазерные вмешательства и др.).
Симптоматика
Основной признак заключается в наличии пятен с неровными контурами, которые не вызывают боли, зуда, не выступают над кожей и не шелушатся. По прикосновению они ничем не отличаются от здоровой кожи. Цвет пятен может иметь различные оттенки коричневого — от светло-песочного до темного, иногда с зеленоватым налетом. Размеры варьируются от 1 см до значительных участков на лице.
Наиболее характерные места расположения пятен — это лоб, переносица, область вокруг глаз и верхняя губа. Веки и подбородок обычно остаются без изменений. Пятна, как правило, изолированные и располагаются индивидуально, хотя у некоторых пациентов они могут сливаться, образуя единый участок пигмента. Форма их неровная и порой необычная, причем симметрии не наблюдается.
Симптомы хлоазмы не несут угрозы здоровью, однако представляют собой косметический дефект. Люди с пигментными пятнами на лице зачастую испытывают сильный психологический дискомфорт.
У женщин выявляются специфические формы, именуемые периоральным дерматозом. Эти пятна располагаются симметрично вокруг рта и обладают высокой стойкостью и хроническим течением. У многих со временем пигментация может распространяться на носогубные складки.
Иногда неравномерные пятна образуются на бедрах со стороны внутренней поверхности, на животе, а также на груди. Пигментации также могут подвергаться рубцы после заживления ран, особенно грубые.
Еще одним проявлением пигментации является дисхромия — линия шириной до одного сантиметра, начинающаяся на верхней границе лба и проходящая по диагонали через щеку к боковой поверхности шеи. Она часто свидетельствует о тяжелых заболеваниях центральной нервной системы, таких как сирингомиелия, сифилис или болезнь Паркинсона.
У людей с азиатским происхождением возможно образование пятен бронзового цвета.
В период активного солнечного воздействия — весной и летом — пигментные пятна становятся более заметными, тогда как зимой они могут несколько блекнуть, но полностью не исчезают. Один раз возникшие пятна могут сохраняться на протяжении многих лет, иногда до конца жизни. Хлоазма может исчезнуть самостоятельно после родов, но не всегда. С возрастом количество и интенсивность пигментных пятен, как правило, увеличивается.
Диагностические методы

В большинстве ситуаций диагностика не вызывает трудностей. Типичное расположение пигментных пятен, их внешний вид и свойства позволяют с уверенностью установить диагноз. Справиться с хлоазмой проще всего тем, кто изначально не имел никаких пятен или воспалений на коже при рождении.
Для подтверждения диагноза применяются два дополнительных метода: дерматоскопия и сиаскопия. Дерматоскопия подразумевает выполнение осмотра с использованием специального прибора, который позволяет просмотреть пятна под сильным увеличением и при хорошем освещении. Эта процедура безопасна и безболезненна. Сначала на пятно наносится гель или масло, чтобы обеспечить проникновение света через роговой слой.
Изучение пигментных образований
Используемый дерматоскоп обеспечивает люминесцентное освещение и увеличение объектов в диапазоне от 10 до 30 раз, благодаря чему можно делать качественные снимки. Анализ полученных изображений позволяет ответить на множество вопросов.
Сиаскопия представляет собой аппаратное исследование через спектрофотометр, которое помогает детально определить структуру пигментного образования. Результаты сохраняются на цифровых носителях и могут быть использованы для дальнейшего сравнения.
Определение характеристик пигментного пятна является лишь частью всего диагностического процесса. Важно выяснить все изменения, которые способствовали образованию пигмента. Эта задача требует глубокого обследования и внимательного подхода.
Рекомендуется выполнить следующие мероприятия и дополнительные исследования:
- консультация у гинеколога с анализом гормонального фона;
- УЗИ органов малого таза и других систем по необходимости;
- биохимическое исследование крови с развернутым анализом функции печени;
- анализ кала на дисбактериоз;
- копрограмма (общий анализ стула);
- УЗИ органов брюшной полости;
- гастроскопия.
Если во время обследования обнаруживаются заболевания, нужна консультация узких специалистов, а также применение дополнительных инструментальных и лабораторных исследований. Тем не менее, первый шаг в диагностике следует делать с визита к врачу-дерматовенерологу.







