Гайморит — это воспаление гайморовых пазух, которое может быть вызвано инфекцией, аллергией или другими факторами. Рентгенографическое исследование носовых пазух помогает врачу оценить состояние тканей, выявить наличие жидкости или воспалительных процессов, а также исключить другие патологии.
Что касается частоты проведения рентгеновских исследований при гайморите, то обычно рекомендуют:
- В начале заболевания — для подтверждения диагноза;
- После 2-3 недель консервативного лечения — для оценки эффективности терапии;
- При рецидивирующих случаях — если гайморит повторяется часто или лечение не дает результатов.
Важно помнить, что рентгеновское излучение может оказать негативное влияние на здоровье, особенно при частом проведении. Поэтому решение о необходимости рентгена в каждом конкретном случае должно приниматься врачом с учетом состояния пациента.
Если у вас есть сомнения или вопросы по поводу рентгенологических исследований при гайморите, обязательно обсудите их с вашим лечащим врачом.
Рентгенологическое обследование носовых пазух
Рентгенографическое исследование носовых пазух — это распространённая процедура, назначаемая отоларингологами для диагностики различных заболеваний и патологий в данной области.
Процедура позволяет изучить состояние костных структур и околоносовых синусов. Основой этого метода является использование рентгеновских лучей, которые проникают через ткани, обеспечивая врачу возможность получить детальную картину возможных нарушений.
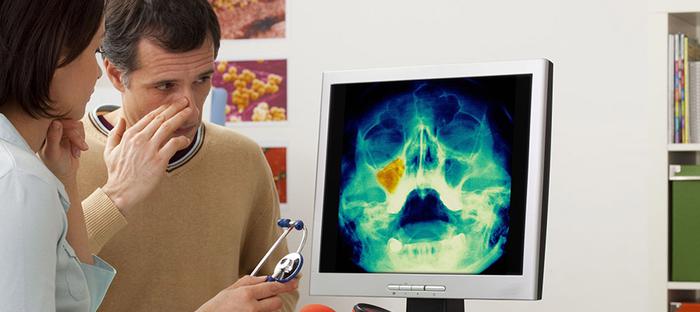
Ключевые показания
Рентгенография носовых пазух показана при появлении подозрений на инородные объекты в носу или развитие воспалительных процессов.
Обследование необходимо пройти и в случае травм черепа или лицевой части, например, после дорожно-транспортного происшествия.
Отслеживание состояния придаточных пазух носа показано в таких случаях:
- Травмы головы;
- Частые эпизоды носовых кровотечений;
- Необычные ощущения в носу после перенесённого ОРВИ;
- Головные боли, возникающие при наклонах и поворотах головы, локализующиеся в области носа, переносицы и глаз;
- Заложенность носа, сохраняющаяся длительно;
- Появление светобоязни, слезотечения и ринореи одновременно;
- Диагностика глоточной миндалины у детей;
- Температура, немного превышающая норму;
- Подозрения на наличие опухолей.
Рентген околоносовых пазух также проводится перед хирургическими вмешательствами в этой области или для контроля во время лечения патологий.
Необходимость в рентгене
Если для установления диагноза недостаточно сбора жалоб и анамнеза, а также изучения клинических проявлений, специалисты могут назначить рентгенографию.
Есть ряд противопоказаний для проведения рентгена — например, беременность и период грудного вскармливания.
Детям рентген может быть назначен, когда другие способы диагностики оказались неэффективными. Процедура безопасна для ребенка. У верхнечелюстных синусов в возрасте до 16 лет рентгеновские снимки отображают эти структуры как светлые области, без признаков полости. Снимок позволяет обнаружить наличие гноя, увеличение глоточных миндалин и острые проявления гайморита.
Подготовка к исследованию
Перед процедурой необходимо снять верхнюю одежду, убрать металлические украшения, серьги и пирсинг, а Вытащить зубные протезы. Важно также сообщить врачу о перенесённых травмах носа или лица и наличии зубных имплантов.
Во время обследования пациент стоит неподвижно. Он упирается носом и подбородком в специально настроенную подставку рентгеновского оборудования. Затем врач из соседней комнаты делает несколько снимков и предоставляет дальнейшие инструкции. Иногда потребуется задержать дыхание на несколько секунд (не более 10). Снимки обычно делают в двух проекциях, а иногда пациент лежит.
Вся процедура занимает около 10 минут.
Гайморит на рентгене: диагностика и лечение
Рентгенография является важным элементом в диагностике множества заболеваний. Вот основные показания для её проведения:
1. Травмы: Рентген позволяет выявить переломы и вывихи в экстренных ситуациях.
2. Заболевания легких: С его помощью можно диагностировать пневмонию, туберкулёз и другие лёгочные заболевания.
3. Заболевания суставов: Рентген выгодно оценивает состояние суставов и дает возможность выявить артриты и остеоартриты.
4. Онкология: Метод помогает обнаружить опухоли на ранних стадиях, что особенно важно для успешного лечения.

Полости в носу сообщаются друг с другом через небольшие отверстия для вентиляции и самоочищения. При их закупорке функционирование пазух нарушается, что приводит к накоплению патогенов и воспаления, в конечном итоге вызывая гайморит. Рентген помогает точно диагностировать это заболевание.
ПРИЧИНЫ РАЗВИТИЯ ГАЙМОРИТА
Гайморит чаще всего развивается как осложнение хронических заболеваний верхних дыхательных путей или из-за неправильного лечения. Несмотря на разнообразие причин воспалительных процессов в гайморовых пазухах, механизм заболевания остается одинаковым — инфекционные агенты, как правило, относящиеся к роду стафилококков, стрептококков, грибов и других микроорганизмов.
К другим причинам возникновения гайморита относятся:
- Хронический фарингит и тонзиллит.
- Осложнения после ОРВИ.
- Серьёзные повреждения зубов, например, пульпит.
- Анатомически узкие носовые ходы.
- Искривление носовой перегородки, которое может быть как врождённым, так и приобретённым.
- Длительный аллергический ринит.
- Некоторые вирусные инфекции, такие как скарлатина или корь.
- Частые перепады давления во время полётов или погружений.
Хроническая форма гайморита, определяемая с помощью рентгена, возникает из-за недолечивания острого гайморита, длительного простудного заболевания или понижения иммунной защиты. В зимний период риск увеличивается. У детей до 7 лет гайморит может сочетаться с фронтитом и этмоидитом из-за особенностей анатомической структуры носа.
Классификация гайморита
Рентген позволяет точно определить вид гайморита. Современная классификация включает различные критерии, основанные на течении болезни. Гаймориты обозначаются кодом МКБ-10 – J01.0 — J01.9 и разделяются на:
- Односторонние;
- Двусторонние.
По форме заболевания
- Острый гайморит, протекающий от 1,5 до 3 недель.
- Хронический гайморит продолжается от 1 до 3 месяцев.
- Рецидивирующий гайморит, с обострениями до 5 раз в год и ремиссией не более 2 месяцев.
По характеру воспаления
Кроме того, гайморит классифицируется по типу воспалительного процесса. Воспаление может быть:
- Экссудативным — с обилием слизи и гноя;
- Продуктивным — с образованием полипов;
- Атрофическим — с истончением слизистого эпителия;
- Некротическим — с отмиранием тканей в результате острого течения болезни.
Такая классификация помогает четко охарактеризовать состояние заболевания, выбрать правильный подход к лечению и сделать прогнозы по выздоровлению. Каждый случай имеет свои индивидуальные симптомы. Рентген помогает классифицировать гайморит.
Симптомы и их проявления
- Плохой аппетит;
- Бессонница;
- Снижение памяти;
- Общая слабость;
- Закладывание носа;
- Трудности с дыханием;
- Давление в области переносицы, усиливающееся при наклонах;
- Озноб;
- Кашель;
- Хронические риниты и тонзиллиты.
- Неэффективность лечения хронического ринита;
- Головные боли;
- Болезненные ощущения в области глаз;
- Конъюнктивит;
- Хронический кашель с выделением гнойного секрета, раздражающего горло.
Гайморит на рентгене: диагностика, лечение и рекомендации
Диагностика гайморита включает физический осмотр, анализы крови и мочи и рентгенографию в фронтальной и боковой проекциях. При необходимости врач может направить на МРТ для глубокого изучения тканей пазух. Однако рентген носовых пазух обычно достаточно для установления диагноза, после чего возможно выявление причин и осложнений заболевания.
При рентгенологическом исследовании можно быстро определить, как выглядит гайморит, что позволяет поставить диагноз. Однако этот метод имеет ограничение: он не может точно различить гнойное содержимое от слизистого. При обсуждении рентгена при гайморите важно упомянуть, что снимки выполняются в двух основных проекциях: антеропостериорной и латеральной. Обнаружение колец в пазухах может свидетельствовать о кистах или опухолях. На следующем изображении видно затемнение, присущее гаймориту.
На вопрос о том, как часто можно выполнять рентген при гайморите, следует ответить, что нет универсального ответа. В отдельных случаях может потребоваться проводить эту процедуру несколько раз в месяц.
Только врач может назначить лечение гайморита, основываясь на детальном обследовании пациента. Обычно схема терапии включает два основных подхода: оперативное вмешательство и консервативное лечение.
- Антибиотики: «Супракс», «Амоксиклав», «Цефтриаксон», «Аугментин», «Цефотаксим».
- Средства для десенсибилизации: «Супрастин», «Лоратадин».
- Биодобавки и витамины: «Супрадин», «Витрум», «Мер», «Алфавит».
- Обезболивающие препараты: «Ибупрофен», «Нурофен», «Кетопрофен», «Миг».
- Антибактериальные капли, используемые для лечения гайморита: «Полидекса», «Биопарокс», «Изофра».
- Капли, обладающие сосудосуживающим и противоотечным эффектом: «Оксиметазолин», «Нафтизин», «Галазолин».
- Средства для регулярного промывания носа: «Салин», «Аквамарис», «Долфин».
Если заболевание длительно, терапия оказалась неэффективной или воспалительный процесс развивался очень быстро, могут быть показаны хирургические вмешательства. Операция предполагает пункцию, то есть прокол стенок носовой полости для очистки слизистых оболочек и удаления гнойного содержимого.
Чаще всего пункция выполняется под местной анестезией. Несмотря на обезболивание, могут возникать неприятные ощущения. Для анестезии используют раствор лидокаина. Прокол производится по нижнему краю носового хода, затем к игле подключается шприц, с помощью которого удаляется патологическое содержание из носа.
После процедуры проводятся промывания антисептиками. После хирургического вмешательства дыхание обычно восстанавливается, а общее самочувствие пациента значительно улучшается. Далее может быть назначена специальная медикаментозная терапия для профилактики потенциальных осложнений.
Заболевания, затрагивающие челюстные кости и сопровождающиеся воспалением с гнойным содержимым, представляют серьезную угрозу для здоровья и жизни пациента. При выходе гноя за пределы очага воспаления возможны поражения центральной нервной системы и мозга. По этой причине специалисты настоятельно рекомендуют своевременно и адекватно лечить насморк и простудные болезни, а также поддерживать иммунитет на высоком уровне.
Галерея
Как часто можно проводить рентген носа детям
Специалисты советуют делать рентгенологические исследования не чаще 2–3 раз в год. Однократное облучение не опасно, но риск возрастает при превышении допустимых доз или частых обследованиях в короткий срок.
За одно исследование ребенок получает облучение в диапазоне от 0,01 мЗв до 0,06 мЗв. Годовая норма составляет 1 мЗв. Важно следить за этими показателями и фиксировать в медицинской карте все результаты обследований и радиационную нагрузку.
Несмотря на основные рекомендации, в особых случаях, если состояние ребенка требует этого, а иные методы диагностики недоступны или неэффективны, допускается рост дозы до 2 мЗв в год, при этом можно проводить несколько процедур подряд.
Только ЛОР-врач принимает решение о необходимости рентгена с учетом потенциальных рисков и ожидаемых преимуществ. Данная методика также активно применяется в травматологии, неврологии и хирургии. Если ребенка направляют на рентген при обоснованных показаниях, не следует переживать о вреде процедуры: это означает, что диагностическая ценность значительно превышает потенциальные риски.
Правила проведения рентгенографии носовых пазух у детей
Данная процедура не требует особой подготовки или строгих регламентов. Важно заранее объяснить ребенку, что его ожидает, успокоить и отметить, что эта методика совершенно безболезненная и неинвазивная.
Перед рентгеном желательно снять с малыша все украшения (сережки, цепочки, пирсинг и т.д.) и одежду с металлическими элементами. Подобные детали могут исказить изображения (так называемые артефакты), затрудняя врачам интерпретацию снимков и вызывая неверные выводы.
Важно также защитить от рентгеновских лучей те части тела, которые не будут исследоваться. Для этого специалисты используют специальные свинцовые экраны и накидки, особенно для половых органов.
Чем меньше будет проведено снимков, тем меньше лучевая нагрузка. Чтобы получить качественные изображения сразу, ребенку нужно оставаться в неподвижном положении во время процедуры. Маленьких детей можно держать родителям или воспользоваться специальными фиксирующими устройствами.
Рекомендуется выбирать для диагностики частные клиники или крупные государственные учреждения с современным рентгеновским оборудованием. Чем новее аппаратура, тем меньшая лучевая нагрузка она создает.
Интерпретация результатов
Оценкой результатов рентгена занимается врач-рентгенолог. В его заключении указываются:
- размеры и пневматизация пазух;
- симметричность;
- наличие затемнений или уровней жидкости;
- толщина слизистой оболочки;
- деформации или аномалии строения.
Гайморовы пазухи должны быть прозрачными и иметь четкие контуры. Любое затемнение может указывать на воспалительный процесс, кисту, опухоль или изменения после травмы.
Интерпретация результатов рентгена носовых пазух осуществляется с учетом жалоб пациента и клинической картины. Только врач с опытом может установить диагноз и назначить лечение.
Исследование гайморовых пазух у детей можно пройти в Детском медицинском центре Управления делами Президента Российской Федерации (г. Москва). Здесь используют современные рентген-аппараты с низким уровнем лучевой нагрузки, а опытные специалисты хорошо знают анатомию ЛОР-органов у детей.
Список используемой литературы
- Гусев А. И., ЛОР-болезни у детей: Руководство для врачей. — М.: ГЭОТАР-Медиа, 2020.
- Федеральные клинические рекомендации по диагностике и лечению синуситов у детей, 2022.
- Войно-Ясенецкий С. Л. Руководство по рентгенодиагностике заболеваний ЛОР-органов. — М.: Медицина, 2019.
- Radiopaedia.org – Sinusitis in children: imaging features and differential diagnosis (доступ 2025).
- European Society of Paediatric Radiology Guidelines, 2021.












